Vol.16
膝前十字靭帯(ACL)損傷について
今回はスポーツの場面で多く見られる膝前十字靭帯(以下ACL)損傷について解説します。
【ACLとは】
靭帯は関節が脱臼しないよう安定させる役割があります。
ACLは、膝の脛骨(スネの骨)が前方の移動や過度の捻じれに対して脱臼をしないよう止める靭帯です。
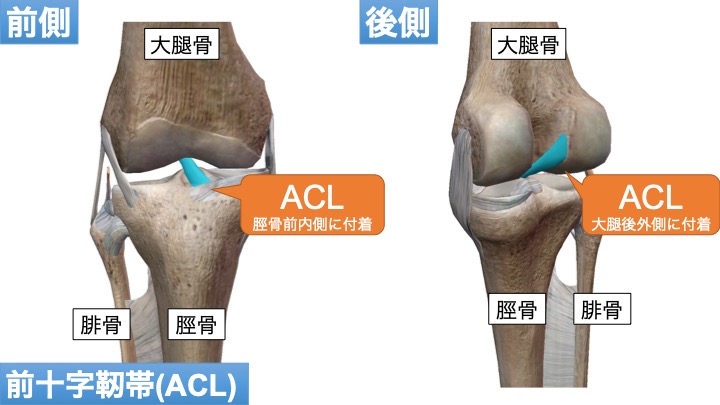
【病態】
ACLは損傷すると、関節内で出血し腫れが出現しますが、炎症が改善すると痛みや腫れは次第になくなり日常生活を送れるようになります。
しかし、ACLは膝の「大黒柱」のような役割をしている為、損傷した状態でスポーツや激しい運動を行うと周辺組織に負担がかかり、二次的に関節内に存在する半月板を傷つけたり、変形性関節症を引き起こすリスクがあります。
一般的にスポーツを継続する場合は、手術が適応となります。手術を行う場合は、担当の医師や理学療法士の指導の下リハビリを行う必要がありますので、こちらでは省略します。
【原因】
日常生活においてACLを損傷することは少なく、スポーツで受傷することが多いです。
受傷の仕方は接触型と非接触型の2つがあります。
①接触型:荷重位で膝にタックルなどの外力を受けてknee-in, toe-out(膝が内側に入り、つま先が外側を向いた状態)が強制され受傷する。
②非接触型:ジャンプや切り換えしでknee-in, toe-outで着地したり、膝が伸びきった状態での着地で受傷します。そこに骨盤が後傾していたり、後方重心の体勢では受傷のリスクが高くなります。

【予防】
接触型の受傷は不可抗力によるものですが、非接触型に関しては、リハビリで股関節や足関節の動きを改善し、正しい身体の使い方を学習することが予防となり、受傷リスクを減らすことができます。以下に動作改善のエクササイズをご紹介します。
ACL損傷予防のエクササイズ
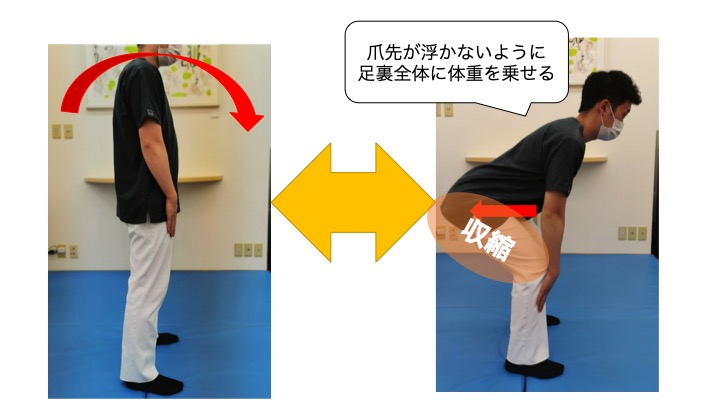
●フロントランジ
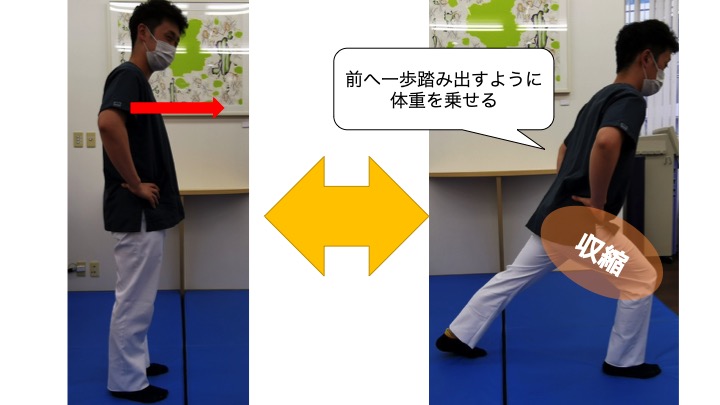
1:足を肩幅に開いて立ちます。
2:片側の脚を前方に踏み出すように出します。この時の姿勢として胸を張り股関節からお辞儀をするように前脚に体重を乗せます。
3:踏み出した脚を元の位置に戻します。
4:これを10回ほど繰り返しましょう。
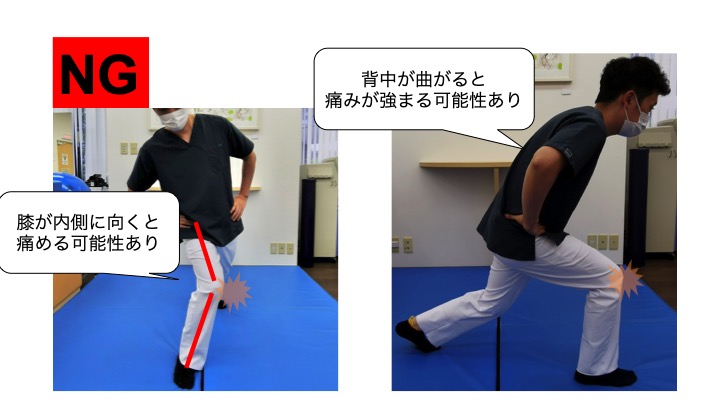
※膝の曲げ伸ばしの際にknee-in,toe-outの状態とならないように、膝のお皿と爪先が真っすぐに保つ事をしっかりと意識してください!
●片脚ブリッジ
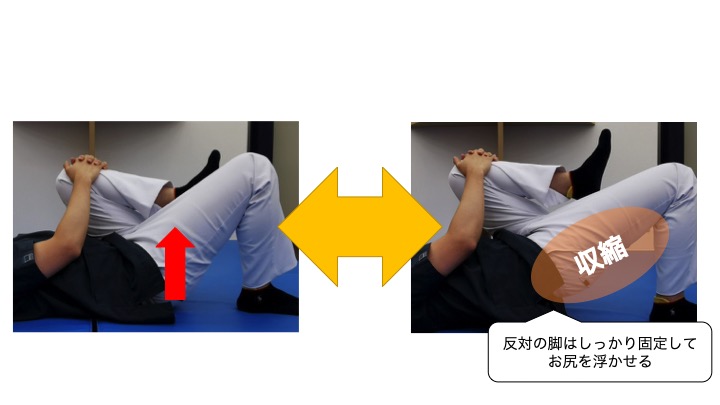
1:仰向けで片側の膝を90度曲げ、反対の脚を抱え込みます。
2:片側のお尻やもも裏に力を入れお尻を浮かせます。
3:お尻をゆっくりと下ろします。
※お尻を持ち上げた側の膝と足が内や外に向かないこと、骨盤が前後・左右に傾いて動いていないか、床と水平に上がっているかをしっかり確認しながら行いましょう。
4:これを10回繰り返します。
●ヒップヒンジ
1:足の幅を肩幅にして立ちます。
2:立位で手を股関節前側に添えます。
3:背中は伸ばした状態でお尻を後ろに突き出しながら膝を曲げ、お辞儀していきます。
※この時に膝が爪先よりも前に出たり内側に入ったりしないように注意します
4:立位に戻ります。
5:これを10 回繰り返します。

※症状の部位や程度は人それぞれ異なりますので、上記のストレッチ、エクササイズが皆様に当てはまるわけではありません。
症状が改善しない場合は、お早めに医療機関へ受診されることをお勧めします。
Vol.15
オスグットシュラッター病について
今回は成長期の小中学生に多くみられる、オスグットシュラッター病について解説します。
【病態】
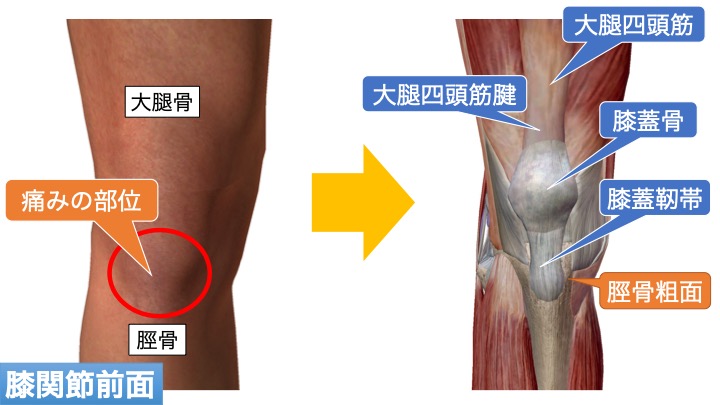
脛骨(スネの骨)の前側にあたる脛骨粗面に痛みが生じる疾患です。
脛骨粗面とは、お皿の下にある骨の突起部を指し、膝蓋靭帯・大腿四頭筋腱を介して大腿前側の筋肉(以下大腿四頭筋)が付着しています。
大腿四頭筋が持続的かつ強く収縮することで、大腿四頭筋腱・膝蓋靭帯を介して脛骨粗面を引っ張り痛みが生じます。
【原因】
成長期の子供は骨が成長し、早く伸びる為、骨に対して筋肉の柔軟性が追い付かないことがあります。
その為、一般的にはオスグットシュラッター病では大腿四頭筋の柔軟性低下が出現しやすく、柔軟性の低下した”大腿四頭筋”が脛骨粗面をより強く引っ張るため症状が出現します。
その他の要因
1:骨盤が後傾する
2:身体の重心が後ろに移動している
上記2つの事があげられます。
これらの状態では股関節が上手く機能せず、膝関節に負担がかかります。
上記の状態でのスポーツ等のジャンプ動作や切り換えし動作を繰り返し行うことで、脛骨粗面に痛みが出現する事があります。
【予防】
上記の要因から今回は...
1:大腿四頭筋の柔軟性を向上する
2:股関節を上手く機能させる
2つのポイントに焦点をあてることで症状を改善・予防していきましょう。
以下に股関節の柔軟性を向上させ、股関節の動かし方を学習するためのストレッチ・エクササイズをご紹介します。
股関節のストレッチ・エクササイズ
●もも前のストレッチ


1:片膝立ちで脚を前後に開きます
2:上体を前方に移動させます。
3:後ろ脚の股関節の前側やもも前が張ってきたところで 30 秒間保持します。
※腰が反らないように注意して下さい。腰が反ってしまう方は、支え(棒や机・椅子の背もたれなど)の上に手を置き、押さえつけるように地面に向かって押すことで、腹筋に力が入り腰を反るのを防ぎます。
※膝を付いて痛みがある場合は膝下にバスタオル等柔らかいものを敷いて行って下さい。それでも痛みの伴う場合は無理をせず、中止して次のエクササイズを実施して下さい。
●ジャックナイフストレッチ
1:足首を両手でつかみしゃがみ込みます。
2:足首をつかんだまま膝を伸ばします。
3もも裏が張ってこれ以上伸びないところで 10 秒間保持します
4:1~3を 5 回繰り返します。
※太ももの前側とお腹がなるべく離れないように注意しましょう。

しゃがみ込みで痛みが出現する人用の別法
1:座位姿勢から始めます。
2:身体を前に倒して両手で足首を掴みます
3:手を放さずにお尻を持ち上げて出来るだけ膝を伸ばすようにします
4:もも裏が張ってこれ以上伸びないところで 10 秒間保持します。
※太ももの前側とお腹がなるべく離れないように注意しましょう

●ヒップヒンジ
1:足の幅を肩幅にして立ちます。
2:立位で手を股関節前側に添えます。
3:背中は伸ばした状態でお尻を後ろに突き出しながら膝を曲げ、お辞儀していきます。
※この時に膝が爪先よりも前に出たり内側に入ったりしないように注意します
4:立位に戻ります。
5:これを10 回繰り返します。


※症状の部位や程度は人それぞれ異なりますので、上記のストレッチ、エクササイズが皆様に当てはまるわけではありません。
症状が改善しない場合は、お早めに医療機関へ受診されることをお勧めします。
Vol.14
O脚・X脚傾向の方に対する筋肉の硬さのセルフチェックと予防のストレッチ
コラム(Vol.11)で、下肢のO脚・X脚傾向の方は、骨盤の傾きの影響を受けると説明しました。
骨盤の傾きは周囲の筋肉の影響を受け、筋肉の硬くなっている方向へ傾きやすくなります。
そこで骨盤の傾きに影響を与える筋肉の硬さを以下のセルフチェックで確認し、O脚・X脚に繋がらないように予防のストレッチを行いましょう。
筋肉の硬さがみられる場合にストレッチを行うと、O脚・X脚による膝関節のストレスを軽減することに繋がります。
【O脚傾向のセルフチェックとストレッチ方法】
〇セルフチェック
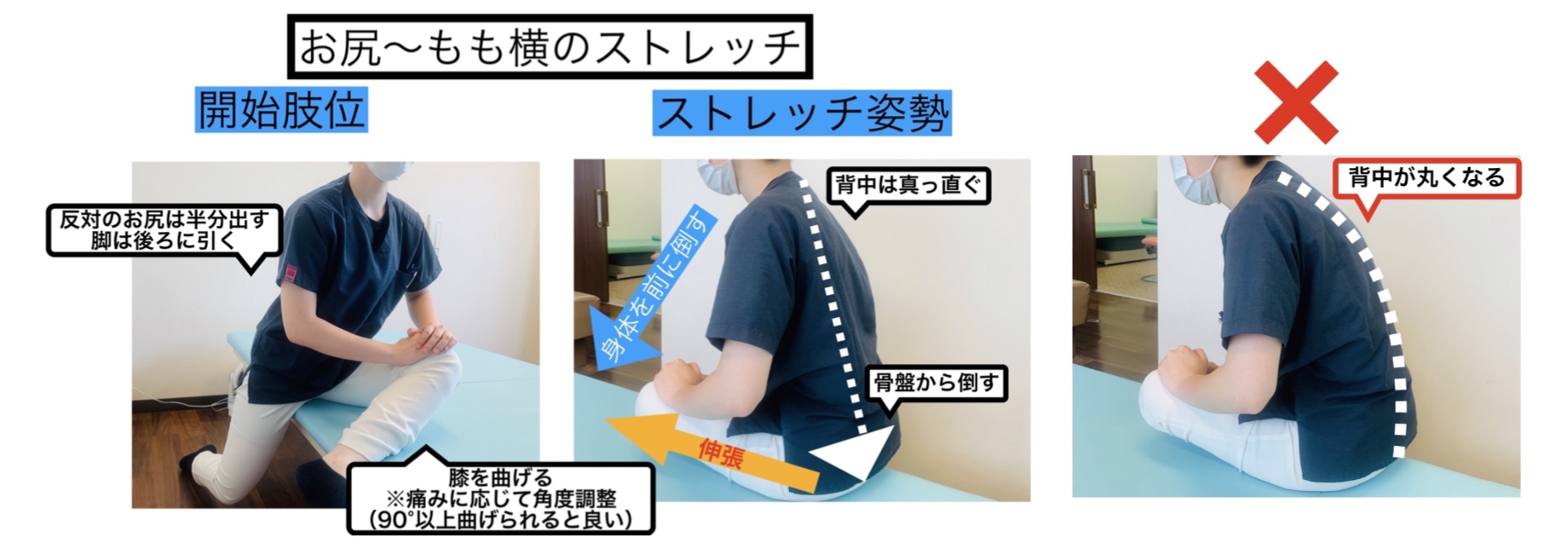
以下のお尻〜もも横のストレッチの姿勢をとり、お尻周辺の筋肉が伸びている痛みが出れば、筋肉の硬さがあります。
お尻周辺の筋肉の硬さがあれば、骨盤が後傾し、膝関節は外に向くとO脚になります。
セルフチェックの姿勢のまま、お尻~もも横のストレッチを行いましょう。
〇ストレッチ方法
方法:お尻の付け根〜もも横が伸びている所で保持します。筋肉が程よく伸びている所で10秒間保持しましょう。
注意:膝は痛みが出ない程度に曲げてください。※90°はあくまで目安になりますので無理をしないようにしてください。
【X脚傾向のセルフチェックとストレッチ方法】
〇セルフチェック
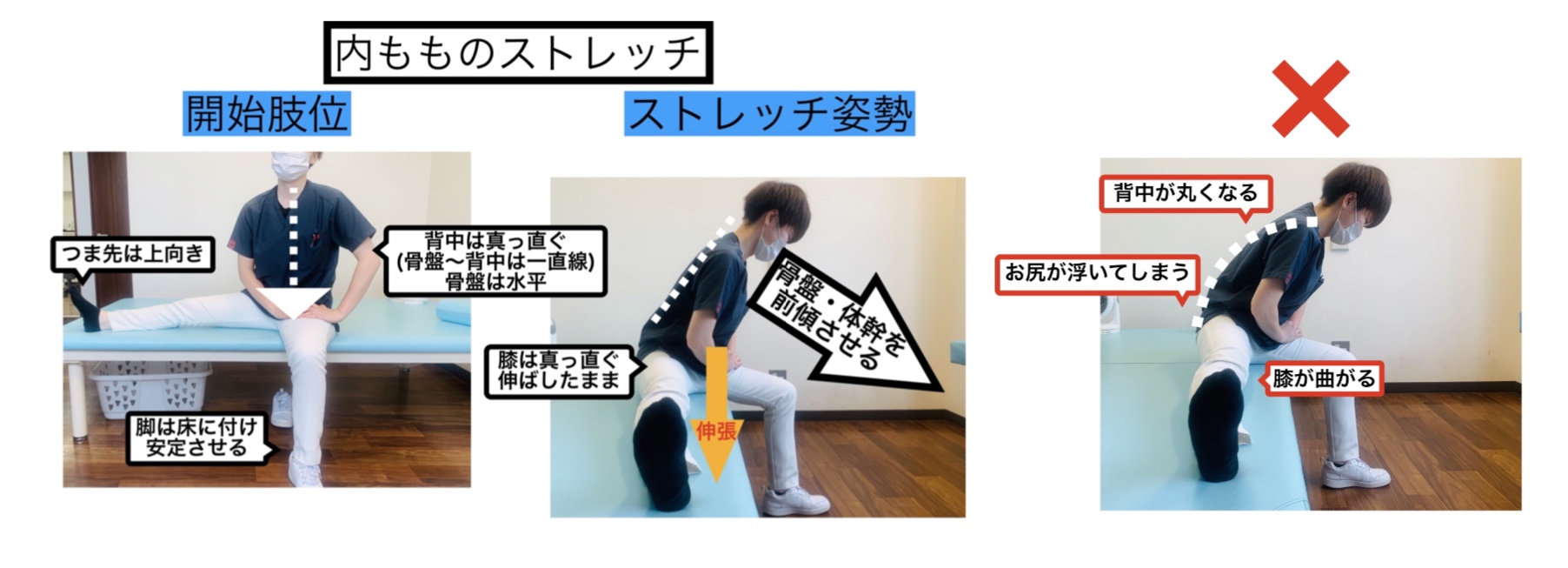
以下の内もものストレッチの姿勢をとり、内ももの筋肉が伸びている痛みが出れば、筋肉の硬さがあります。
内ももの筋肉が硬くなると、骨盤が前傾し、膝関節は内に向くとX脚になります。
セルフチェックの姿勢のまま内もものストレッチを行いましょう。
〇ストレッチ方法
方法:内ももが伸びている所で保持します。筋肉が程よく伸びている所で10秒間保持しましょう。
注意:伸びている所以上に身体を倒そうとすると腰が曲がったり、伸ばしている方のお尻が浮いてくるので注意してください。
以上のセルフチェック・ストレッチ方法は一例であり、全ての方に適している事ではありません。
万が一、症状が悪化する場合は直ちに中止してください。
膝関節の痛みが長期間続き、痛みを繰り返している方は、お早めに当院もしくはお近くの医療機関の受診をお勧めいたします。
Vol.13
膝関節の可動域制限に対するセルフチェックと予防のストレッチ
変形性膝関節症は、周囲の筋肉が硬くなることから始まり、変形が進行することで関節の動きを悪くしていきます。
硬くなった筋肉は、膝関節をうまく支えることが出来なくなり、さらに膝関節への負担が増加します。それにより関節にある軟骨が擦り減り、膝関節の痛みや変形へ繋がっていきます。
そこで、筋肉の硬さや関節の変形による可動域制限が起きていないかを以下のセルフチェックで確認し、筋肉の硬さがみられる場合には、変形に繋がらないように予防のストレッチを行いましょう。
【膝関節が曲がらない場合のセルフチェックとストレッチ方法】
〇セルフチェック方法

上記の右図のように、筋肉の硬さに対するセルフチェックが出来ない場合は、以下の大腿四頭筋(もも前)のストレッチを行ってみましょう。

上記の左図のように、関節の変形に対するセルフチェックが出来ない場合は、ストレッチを無理に行わず、医療機関の受診をお勧めします。
〇ストレッチ方法

方法=横向きで寝ます。足首を持ち、ももの前が伸びている所で10秒間保持しましょう。
注意=筋肉が伸びている痛みではなく、関節の周囲に痛みが出る場合は中止してください。
※別法として、コラム(Vol.7)でもも前のストレッチを紹介しています。大腿四頭筋(もも前)のストレッチが出来ない方は実施してみてください。
【膝関節が伸びない場合のセルフチェックとストレッチ方法】
〇セルフチェック方法

上記の右図のように、筋肉の硬さに対するセルフチェックが出来ない場合は、以下のもも裏・ふくらはぎのストレッチを行ってみましょう。

上記の右図のように、関節の変形に対するセルフチェックが出来ない場合は、ストレッチを無理に行わず、医療機関の受診をお勧めします
〇ストレッチ方法

方法=もも裏・ふくらはぎが伸びている痛みを感じる所で10秒間保持しましょう。
注意=セルフチェックで膝関節が伸びきらない方は、無理に伸ばそうとせずに可能な範囲で膝関節は伸ばしましょう。
以上のセルフチェック・ストレッチ方法は一例であり、全ての方に適している事ではありません。
万が一、症状が悪化する場合は直ちに中止してください。
膝関節の痛みが長期間続き、痛みを繰り返している方は、お早めに当院もしくはお近くの医療機関の受診をお勧めいたします。
Vol.12
膝関節周囲の疼痛~腸脛靱帯炎・鵞足炎について~
膝関節の痛みには関節自体の痛みと関節以外の痛みの2種類に分けられます。
関節自体の痛みは関節が狭くなり関節軟骨がすり減ることで出現します。
関節以外には、半月板や靭帯損傷、筋肉が引き伸ばされて発生する痛みがあります。
今回は骨盤からの影響により、膝関節の外側または内側の筋肉が引き伸ばされて圧迫されることで発生する痛みについてお話しします。
①外側の痛み~腸脛靱帯炎(ちょうけいじんたいえん)について~
◎原因
腸脛靱帯は靭帯という名称が付いていますが実際には筋肉の表面を覆っている『筋膜』のような構造をしており、筋肉の動きを滑らかにする働きがあります。
写真のように骨盤が後ろに傾いたり、一方の骨盤が後ろに引けたりすると膝が外側を向きやすくなります。
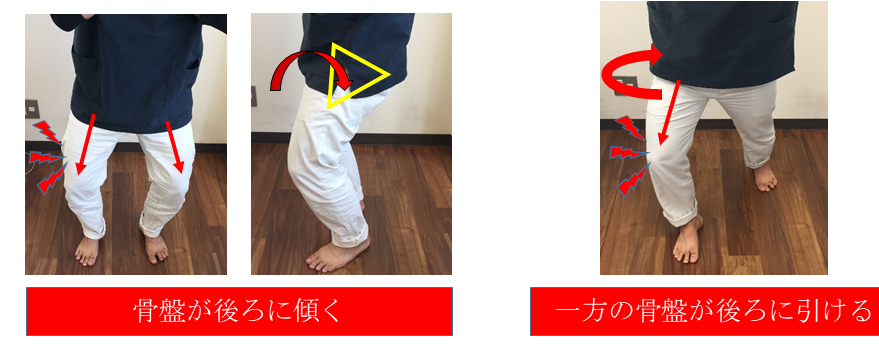
このような姿勢により腸脛靱帯が引き伸ばされ、大腿骨の膨らんだ部分(大腿骨外側上顆)との接触面積を増やしてしまい摩擦が起こりやすくなります。
このように腸脛靭帯に負担がかかりやすい状態の中でランニングや自転車など膝の曲げ伸ばしを多く行う動作を繰り返すことで、腸脛靱帯炎が発症します。
◎症状
症状としては歩行時や階段の昇り降りの際に膝の外側に痛みを伴います。
これらの症状は関節自体が痛みの原因となっている場合にもみられるため、鑑別方法として膝関節の外側(大腿骨外側上顆の部分)を押してみましょう。
この部分を押して痛みがある場合は腸脛靱帯炎が疑われます。

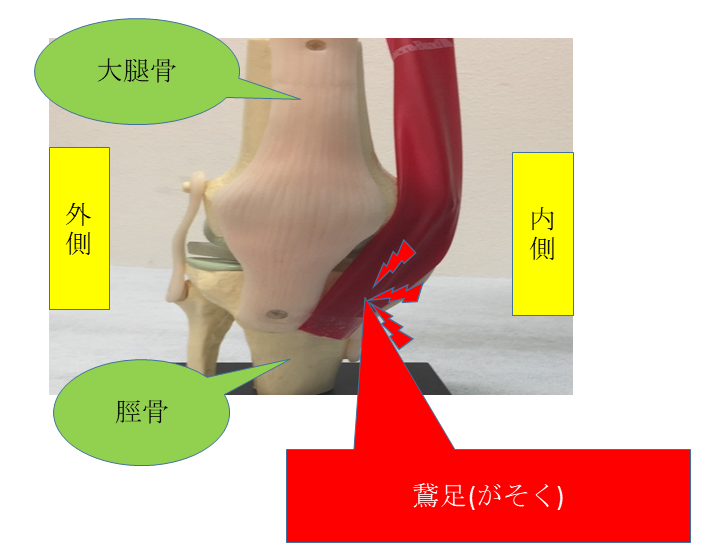
②内側の痛み~鵞足炎(がそくえん)について~
◎原因
鵞足とは、膝関節の内側を覆う縫工筋・薄筋・半腱様筋という筋肉で構成される部分です。
写真のように骨盤が前に傾いたり、一方の骨盤が前に出たりすると膝が内側を向きやすくなります。

このような姿勢は鵞足を引き伸ばしてしまう原因となり、脛骨(膝下の骨)の内側との接触面積を増やしてしまうため摩擦が起こりやすくなります。
このように負担がかかりやすい状態で長距離歩行や自転車など繰り返し膝の曲げ伸ばしを行うことで鵞足炎が発症します。
◎症状
症状としては歩行時や階段の昇り降りの際に膝の内側に痛みを伴います。
腸脛靱帯炎同様に、これらの症状は関節自体が痛みの原因となっている可能性があるため、鑑別のため鵞足の部分を押してみましょう。
この部分を押して痛みが出る場合は鵞足炎が疑われます。
以上のように膝の痛みは骨盤からの影響により別々の場所に痛みが出現する場合があります。これらの疾患は一例であり、また必ずしも症状が一致するとは限りません。
そのため膝関節に違和感や痛みなどのお悩みがある場合はお近くの整形外科の受診をお勧めします。
これらを踏まえ、次回は膝関節の痛みを減らす体操をお伝えしたいと思います。
Vol.11
膝関節周囲の疼痛〜骨盤・股関節との関連性について〜
今回は変形性膝関節症の要因のひとつとして考えられる、骨盤・股関節からの影響についてお伝えします。
前回、変形性膝関節症の痛みは骨の表面の関節軟骨がすり減ることによって生じるとお話ししましたが、どのような状態が関節軟骨をすり減らせてしまうのか大まかに2通り分けて下図にてご説明します。
膝は大腿骨(上側の骨)と脛骨(下側の骨)の角度によって影響を受け、大腿骨の角度は骨盤の傾きによって変化します。
①骨盤の前後の傾きと膝への関係
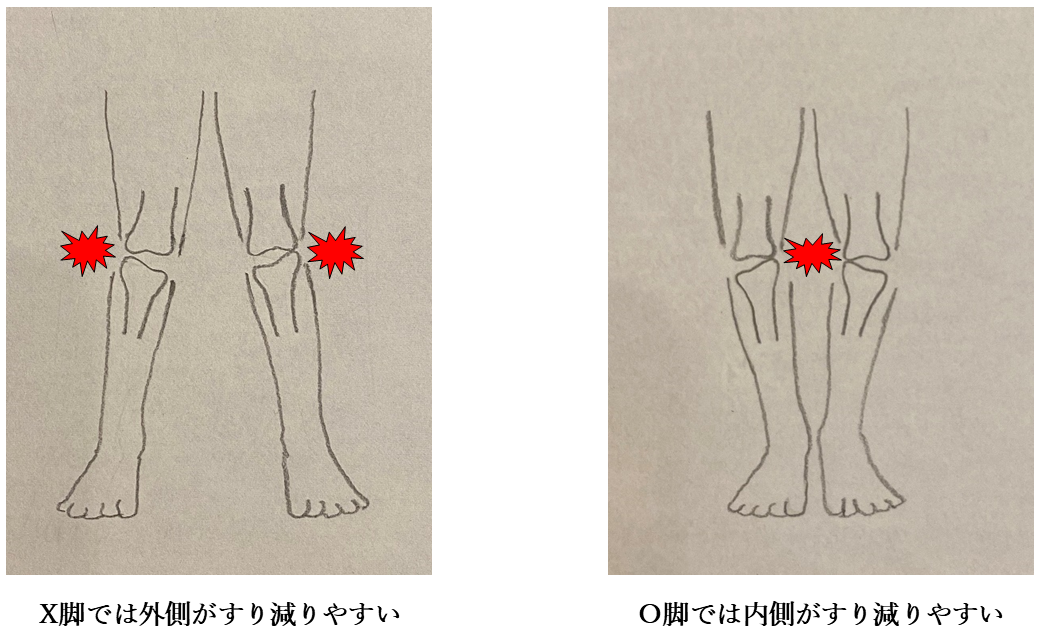
腰が反り、骨盤が前に傾いている状態では膝が内側に向きます(X脚)。
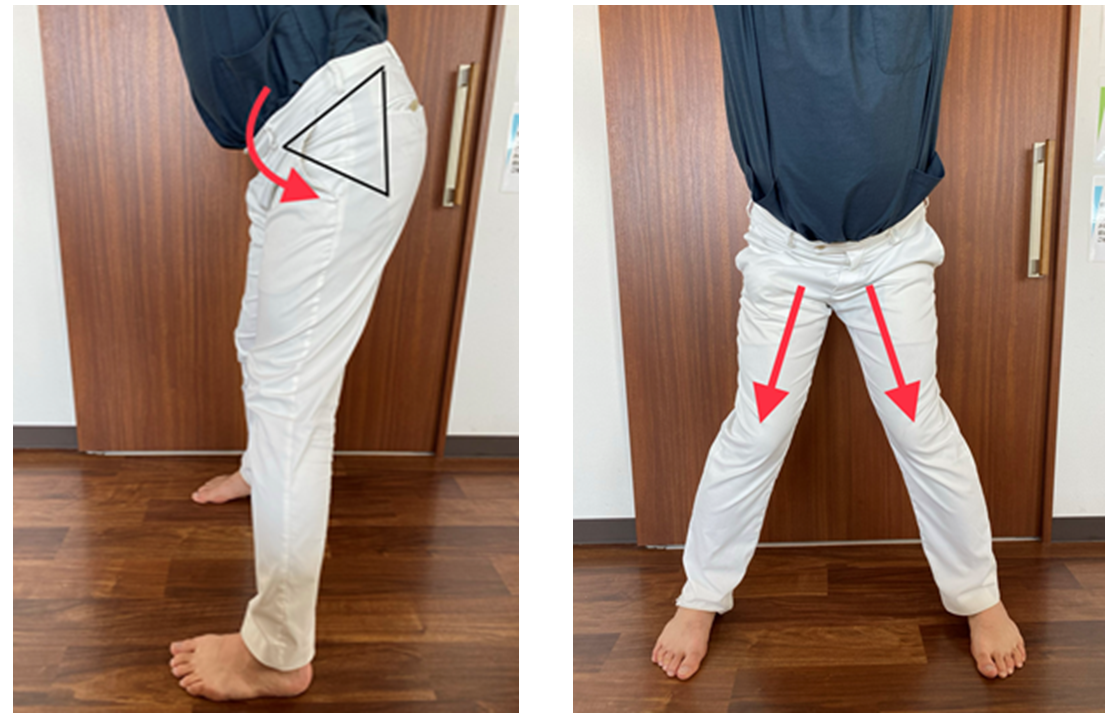
腰が丸まり、骨盤が後ろに傾いている状態では膝が外側に向きます(O脚)。

②骨盤の前方回旋・後方回旋と膝への関係
一方の骨盤が前に出ている状態(前方回旋)では、膝が内側に向きます(X脚)。
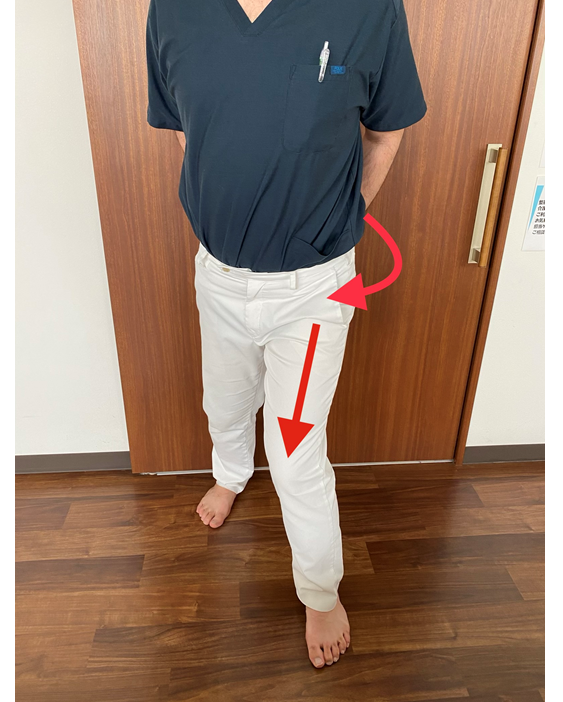
一方の骨盤が後ろに引けている状態(後方回旋)では、膝が外側に向きます(O脚)。

このような骨盤の動きは歩行中に見られることが多く、歩くこと自体が膝に悪影響を与えているとも言えます。
以上のように、膝の痛みは腰や骨盤が影響を与えていることも多く、リハビリでは骨盤や股関節の動きも併せて改善していくことが大切だと考えています。
また、骨盤・股関節の動きは腰痛とも大きく関係しているため、膝痛と腰痛を合併している方も多くみられます。
腰や膝に痛みのある方は、以前のコラム(Vol.5・6)で紹介しました腰痛のセルフチェックから行ってみましょう。
痛みが長く続いている方は、お早めに当院もしくはお近くの医療機関での受診をお勧めいたします。
Vol.10
変形性膝関節症について
2020年は年間を通して、膝関節の痛みについてご紹介致します。
今回は中高年から高齢者によく見られる膝関節の病気について皆様に知っていただき、後にセルフケアの方法までご紹介致します。
◎変形性膝関節症とは
変形性膝関節症は、骨の表面の関節軟骨が様々な原因ですり減った結果、痛みや腫れが発生し、進行すると関節の変形が生じる病気です。
中高年に発生しやすいのが特徴です。
ここで、変形性膝関節症の患者様からよく耳にする症状の特徴を説明します。
1.初期症状=長時間座っていて動き始める時、膝が固くなって歩きにくく痛い。
朝起きて膝を動かす時、固まっている感じがする。
2.中期症状=歩く時、階段を上り下りする時に膝に体重がかかると痛くて踏ん張れない。
3.末期症状=膝が完全に真っ直ぐ伸びなくなった。
真っ直ぐ立っても左右の膝がくっつかなくなった。
このように初期では膝のこわばりの症状を主体として、中期では痛み、末期では自分でも自覚するような可動域制限やO脚(がに股)という流れで症状が進行していきます。
◎どうして変形性膝関節症が起こるのか?
変形性膝関節症の発生には様々な原因があります。
① 加齢
② 膝関節の筋肉である大腿四頭筋の筋力低下や膝関節と隣接する股関節や足関節の可動域制限・筋力低下
③ 片脚で立てなくなるようなバランス機能の低下
④ 膝の骨折や靭帯損傷、半月板損傷のような膝の怪我の後遺症
これらの原因はほんの一部分ですが、④のように一度のきっかけで起こる変形性膝関節症は少ないです。
②、③のように膝に対する負担が蓄積し、徐々に変形が進行することが特徴です。
◎どれくらい膝関節が変形しているか?
単純レントゲン撮影でどれくらい膝関節が変形しているのか把握することができます。
Stage別に変形の程度を以下に紹介します。
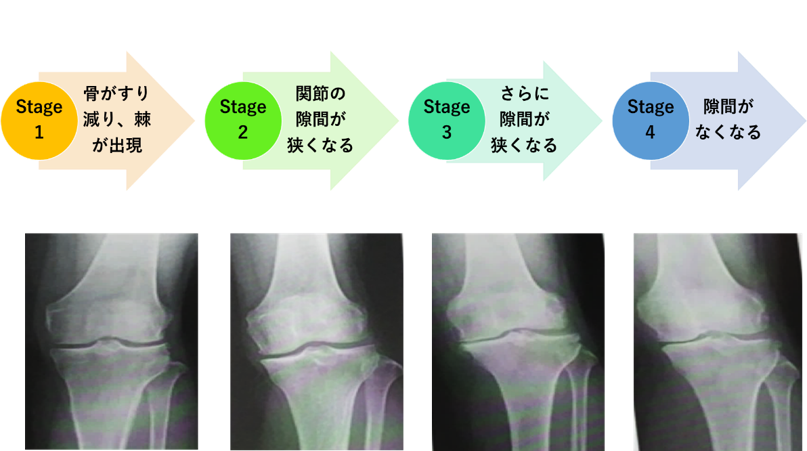
Stageが上がるほど重症になり、膝の変形の程度は悪化しています。
Stage4の人は症状が取れにくく、痛みも伴って日常生活に支障が出る場合は手術になる場合もあります。
◎どうやって膝関節の痛みを治していくのか?
手術以外の方法で治していくことを保存療法といいます。ここで当院が行っている保存療法の方法を紹介します。
(ア) 運動療法:筋力強化、バランス練習、ストレッチングを行い、膝の負担を減らす。
(イ) 物理療法:超音波治療や電気治療により痛みを緩和する。
(ウ) 薬物療法:鎮痛剤や神経系に作用する薬を飲み、痛みを緩和する。
(エ) 注射治療:ヒアルロン酸注射などを行うことで関節を保護する。
(オ) 中敷き(インソール):足底面から介入し、膝にかかる負担を減らし痛みを緩和する。
これらの保存療法を医師と理学療法士で相談しながら行っていきます。
Stage4のような人はリハビリテーションを色々と試みるも十分な効果がなく、痛くて歩けない場合や階段の上り下りが出来ない場合に手術療法を検討します。
手術の方法は主に以下の3種類です。
A) 関節鏡による手術法(関節軟骨や半月板を整えたり、切除したりする手術)
B) 高位脛骨骨切り術(膝のO脚変形を修正する手術)
C) 人工膝関節置換術(関節軟骨と骨の一部を切除し、金属とプラスチックに変える手術)
これらの説明を読んで、自分の膝に当てはまる項目がある場合や日常生活でお困りの方がいたら、当院もしくはお近くの医療機関に受診することをお勧めします。
次回は、変形性膝関節症が発生するメカニズムの一つとなっている下半身の運動のつながりを紹介します。



























